// ORTOPEDIA
Leczenie zespołu cieśni nadgarstka.
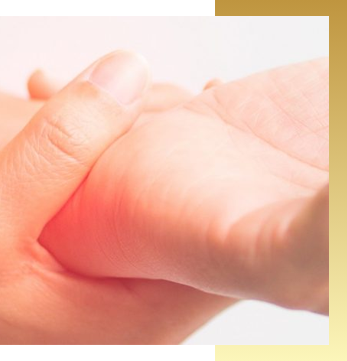
Dłonie – mała, jednak tak bardzo istotna, część naszego ciała. Na co dzień nie zastanawiamy się nad ich funkcjonalnością, jednak zaczynamy doceniać rolę dłoni w chwili, gdy motoryka tej części zostaje zaburzona. Jedną z częściej występujących jednostek chorobowych, które wpływają na dysfunkcję dłoni jest zespół cieśni nadgarstka.
O zaburzeniu tym świadczy zbiór objawów związany z uciskiem na nerw pośrodkowy, przebiegający w kanale nadgarstka. Choroba ta należy do grupy neuropatii uciskowych, co oznacza, że za niekorzystne zmiany w nerwie odpowiada ucisk mechaniczny. Zespół może powstać bez konkretnej przyczyny, ale zazwyczaj towarzyszy różnym chorobom, stanom zapalnym lub jest konsekwencją nawyków. Przyczyn powstania ZCKN (zespół cieśni kanału nadgarstka) jest wiele, zaczynając od tych, po których dolegliwości pojawiają się natychmiastowo, czyli urazy (złamania lub przemieszczenia kości w obrębie nadgarstka) oraz tych, przy których problem pojawia się stopniowo.Stany, które sprzyjają wystąpieniu ZCKN, to choroby tarczycy, cukrzyca, choroby reumatoidalne, dna moczanowa, gruźlica lub nieprawidłowości, występujące w strukturach kanału nadgarstka, takie jak gangliony, kostniaki, tłuszczaki. Do nawyków, które mogą wywołać patologię, należą powtarzające się ruchy nadgarstków i palców, występujące w czynnościach takich jak: gra na instrumencie, operowanie myszką, pisanie na klawiaturze, długie trzymanie narzędzi itp.
Osoby szczególnie predysponowane do pojawienia się tego zespołu powinny na co dzień pamiętać o profilaktycznych ćwiczeniach rozciągających oraz prawidłowej postawie i odpowiedniej pozycji w czasie pracy. Medycyna dysponuje kilkoma metodami leczenia tej dolegliwości, a lekarz dobiera odpowiednią na podstawie wywiadu zebranego od pacjenta. Jedną z nieoperacyjnych metod jest zakładanie na noc ortez, które unieruchamiają nadgarstki, chroniąc przed dłuższym zginaniem. Inną jest stosowanie glikokortykosteroidów podawanych miejscowo w zastrzykach (tzw. blokady), a czasem także doustnie. W sytuacjach, gdy wymienione terapie nie przynoszą poprawy, przeprowadza się leczenie operacyjne. Operacja jest jedyną metodą pozwalającą na całkowite wyleczenie, ponieważ usuwa przyczynę zmian, czyli ucisk wywierany na nerw pośrodkowy. Istnieją dwie techniki odbarczenia cieśni: endoskopowa i otwarta. W naszym centrum stosuje się metodę otwartą, w której chirurg wykonuje cztero- lub pięciocentymetrowe cięcie tuż nad nadgarstkiem, preparuje tkanki i odsłania kanał nadgarstka, usuwa patologie tkankowe i przycina uciskające więzadło poprzeczne, wreszcie zszywa ranę. Anestezjolog decyduje o tym, w jakim znieczuleniu odbędzie się zabieg, w większości przypadków pacjent tego samego dnia wraca do domu.
// Metody leczenia
Medycyna dysponuje kilkoma metodami leczenia tej dolegliwości, a lekarz dobiera odpowiednią na podstawie wywiadu zebranego od pacjenta. Jedną z nieoperacyjnych metod jest zakładanie na noc ortez, które unieruchamiają nadgarstki, chroniąc przed dłuższym zginaniem. Inną jest stosowanie glikokortykosteroidów podawanych miejscowo w zastrzykach (tzw. blokady), a czasem także doustnie. W sytuacjach, gdy wymienione terapie nie przynoszą poprawy, przeprowadza się leczenie operacyjne. Operacja jest jedyną metodą pozwalającą na całkowite wyleczenie, ponieważ usuwa przyczynę zmian, czyli ucisk wywierany na nerw pośrodkowy. Istnieją dwie techniki odbarczenia cieśni: endoskopowa i otwarta. W naszym centrum stosuje się metodę otwartą, w której chirurg wykonuje cztero- lub pięciocentymetrowe cięcie tuż nad nadgarstkiem, preparuje tkanki i odsłania kanał nadgarstka, usuwa patologie tkankowe i przycina uciskające więzadło poprzeczne, wreszcie zszywa ranę. Anestezjolog decyduje o tym, w jakim znieczuleniu odbędzie się zabieg, w większości przypadków pacjent tego samego dnia wraca do domu.
// Jakie są objawy zespołu cieśni nadgarstka?
Najczęstszymi objawami charakterystycznymi dla tego zespołu są nieprzyjemne doznania w okolicy kciuka, palca wskazującego oraz połowy palca serdecznego. Dolegliwości to m.in.: mrowienie, drętwienie, ograniczona ruchomość, dyskomfort, osłabienie mięśni, a czasami ich zanik. Codzienne czynności wymagające precyzyjnego chwytania, takie jak chwytanie przedmiotów, używanie klawiatury, pisanie długopisem, zaciskanie pięści sprawiają pacjentom problem. Czasami dolegliwości są tak nasilone, zwłaszcza nocą, że zaburzają sen pacjentów i znacznie wpływają na jakość ich wypoczynku.